発生学の勉強をすると、外胚葉、内胚葉、中胚葉がでてきてそれぞれ将来どんな臓器や器官になるのかを学びます。しかしこの三胚葉に加えて、もうひとつ重要な細胞があります。それが、神経堤(しんけいてい)細胞です。英語はneural crest cellsで、それを直訳すると神経冠(しんけいかん)細胞となります。昔は、神経堤細胞という呼び方よりも、神経冠細胞という呼び方のほうが多かったように記憶しています。どちらも同じものを指しています。
- WNT signaling, the development of the sympathoadrenal–paraganglionic system and neuroblastoma (ResearchGate.com) March 2018 Cellular and Molecular Life Sciences 75(9–10) DOI:10.1007/s00018-017-2685-8
生物学を学ぶ上での落とし穴は、似た名前なのに全く別物を指していることもあれば、同一のものなのに違った複数の呼び名があったりすることです。初めて学ぶ人は混乱して大変なのですが、なぜかそのへんをきちんと説明しくれていなかったりします。
神経堤細胞は非常に重要な細胞の一群なのですが、自分の中ではどうもふわふわとした、あいまいな存在でした。今ひとつ、何をやっている細胞たちなのかがバシッとつかめていなかったのです。それは当然といえば当然で、実にいろいろな器官を形成するからなのです。しかも神経堤細胞の「起源」も曖昧で、神経管が閉じるまえの土手の部分、つまり『堤」の部分に起源があります。神経管が閉じるころに、そこから内部に入ってきて胚の中を移動して目的地に達したらそこで分化する細胞たちです。移動していく細胞なので、発生学の教科書の図によっては、どの時期の神経堤細胞を描写したのかによって、描かれている存在場所や様子が異なっていたりして、それがまた理解を曖昧にさせる要因だと思います。
- The Emerging Roles of the Cephalic Neural Crest in Brain Development and Developmental Encephalopathies Emmanuel Bruet,† Diego Amarante-Silva,† Tatiana Gorojankina, and Sophie Creuzet* Int J Mol Sci. 2023 Jun; 24(12): 9844. Published online 2023 Jun 7. doi: 10.3390/ijms24129844 PMCID: PMC10298279 PMID: 37372994
神経堤細胞の起源はどの部位か
神経堤細胞は、細胞移動を開始する前にはどの部分にいたのか?というと、それは、神経版と表皮の間の領域です。神経板が分化する前は、表皮だけですが、その一部が「神経誘導」によって将来神経管になるべき部分、すなわち神経板になります。すると神経版と表皮はひとつづきの平面ですから、両者には境界が存在します。この境界部分に存在する細胞が、周りから分子シグナルを受けて、神経堤細胞になるべき細胞が分化してくるようです。
According to the most recent data, the earliest stages of neural crest induction may occur as early as gastrulation, but according to the classical model, the neural crest arises as the result of inductive actions by the adjacent non-neural ectoderm and possibly nearby mesoderm on the neural plate (Fig. 12.1). The ectodermal inductive signals are bone morphogenetic proteins (BMPs) and Wnts. Fibroblast growth factor-8 (FGF-8) from mesoderm plays a role in neural crest induction in amphibians, and it seems to be involved in mammals as well. https://basicmedicalkey.com/neural-crest/
この論文 Insights into neural crest development and evolution from genomic analysis. Simões-Costa M 1 , Bronner ME Author information Genome Research, 01 Jul 2013, 23(7):1069-1080 https://doi.org/10.1101/gr.157586.113 PMID: 23817048 PMCID: PMC3698500 のFigure 1

がわかりやすいと思います。緑色に着色された細胞が神経堤細胞(将来神経堤細胞になる細胞)です。
- Distribution of fibronectin in the early phase of avian cephalic neural crest cell migration J L Duband, J P Thiery Dev Biol . 1982 Oct;93(2):308-23. doi: 10.1016/0012-1606(82)90120-8. この論文の図が『神経堤細胞』(東京大学出版会 UP BIOLOGY)5ページ図1.3に紹介されているみたいですが、ネットで無料で見られるわけではないため論文の中身が確認できませんでした。
- https://jackwestin.com/resources/mcat-content/embryogenesis/stages-of-early-development-order-and-general-features-of-each
神経堤細胞の起源と生じるタイミング
教科書によっては神経堤細胞は閉じた直後の神経管の上部からできると書いていたり、神経板の両端の部分からできてくると書いていたりまちまちなように思います。図で描かれているものを見てもその両者があって、どっちが正しいのか判然としません。下の図をみると、神経板が神経管に閉じるときにちょうど閉じ合わされる部分に神経堤の予定細胞があるので、そのまま上皮間葉転換を起こすのだとすれば、どちらからという議論がそもそも不要な気がします。

https://www.sciencedirect.com/topics/immunology-and-microbiology/neurulation
神経堤細胞は、いつ上皮-間葉転換をするのでしょうか?神経板の縁が合わさろうとするタイミングでEMTが生じれば、そのまま残りの表皮がそれぞれ閉じられそうな気がします。

https://www.sciencedirect.com/science/article/pii/S092547730100394X
しかし下の論文の文章を読むと神経管の上部から神経堤細胞ができるかのように書かれていました。
Neural crest precursors are born in the ectodermal epithelium constituting the tip of the neural fold. During and after the closure of the neural fold, neural crest cells emerge from the future roof plate region of the neural tube, undergoing epithelial-mesenchymal transformation. Many factors and genes, such as Pax3 (Tremblay et al., 1995), slug (Nieto et al., 1994), AP-2 (Zhang et al., 1996; Schorle et al., 1996), and Wnt-1/3a (Ikeya et al., 1997) are expressed in the dorsal most region of the neural tube, and have been shown to be involved in the generation of neural crest cells. https://journals.biologists.com/dev/article/125/15/2963/39922/Neural-crest-emigration-from-the-neural-tube
カドヘリンなどの細胞接着因子も変化するようです。
The early dorsal ectoderm expresses L-CAM (chicken E-cadherin) (Thiery et al., 1984). During neural plate invagination, the L-CAM expression is gradually replaced by that of N-cadherin (Hatta and Takeichi, 1986). At the same time, cadherin-6B (cad6B) begins to be expressed in the invaginating neural plate, most strongly at the neural crest-generating area (Nakagawa and Takeichi, 1995). In the neural tube that has just closed, N-cadherin and cad6B are co-expressed in the dorsal portion. When neural crest cells emerge from the neural tube, these cadherins become scarcely detectable, instead, cadherin-7 (cad7) appears (Nakagawa and Takeichi, 1995). https://journals.biologists.com/dev/article/125/15/2963/39922/Neural-crest-emigration-from-the-neural-tube
下の論文の説明をよく読むと、神経管が閉じた「後」とは言っていないようです。
After neural crest cells have been determined at the beginning of neurulation when the neural tube closes and pinches off from the ectoderm, they undergo an epithelial to a mesenchymal cell type change at the dorsal neural tube and transform into a migratory population that moves extensively throughout the developing embryo (Garcia-Castro and Bronner-Fraser, 1999). https://www.sciencedirect.com/science/article/pii/S0065128115000495
下の記述だとやはり神経管ができたあとで神経堤細胞ができてくるようです。
Many factors and genes, such as Pax3 (Tremblay et al., 1995), slug (Nieto et al., 1994), AP-2 (Zhang et al., 1996; Schorle et al., 1996), and Wnt-1/3a (Ikeya et al., 1997) are expressed in the dorsal most region of the neural tube, and have been shown to be involved in the generation of neural crest cells. https://journals.biologists.com/dev/article/125/15/2963/39922/Neural-crest-emigration-from-the-neural-tube
下の論文も同様。ニワトリの場合ですが、神経管完成後に神経堤細胞が出現するようです。
In the neural tube that has just closed, N-cadherin and cad6B are co-expressed in the dorsal portion. When neural crest cells emerge from the neural tube, these cadherins become scarcely detectable, instead, cadherin-7 (cad7) appears (Nakagawa and Takeichi, 1995). https://journals.biologists.com/dev/article/125/15/2963/39922/Neural-crest-emigration-from-the-neural-tube
下の論文の写真データをみると、たしかに神経管が完成したあとの上部で神経堤特異的発現を示す分子(slugなど)が観察されています。

Nonpolarized distributions of cadherin 6B and β-catenin in pre-migratory neural crest cells. Immunohistochemistry was performed on cryosections of 10-13 ss embryos for pairs of proteins in each panel. Both the open neural plate at posterior levels (A-C,G-I,M-O) and the closed neural tube at more anterior levels (D-F,J-L,P-R) were examined. Immunohistochemistry for Slug (green)/β-catenin (red) (A-F), β-catenin (green)/N-cadherin (N-cad, red) (G-L), cadherin 6B (Cad6B, green)/β-catenin (red) (M-R) were performed. The white boxed regions in C,F,I,L,M,P are magnified in C’,F’,I’,L’,M’P’, respectively. The most representative images are shown (at least three random sections per each embryo and at least seven embryos were analyzed). Scale bar: 25 μm. 15 August 2010 Cadherin 6B induces BMP signaling and de-epithelialization during the epithelial mesenchymal transition of the neural crest Ki-Sook Park, Barry M. Gumbiner Author and article information Development (2010) 137 (16): 2691–2701. https://journals.biologists.com/dev/article/137/16/2691/43888/Cadherin-6B-induces-BMP-signaling-and-de
下の総説論文でもデルマトームが神経堤細胞の移動時期を決めると書いてあり、神経堤細胞は神経管から出ていくということのようです。また、吻側側と尾側では誘導の有無に関して違いもあるそうです。
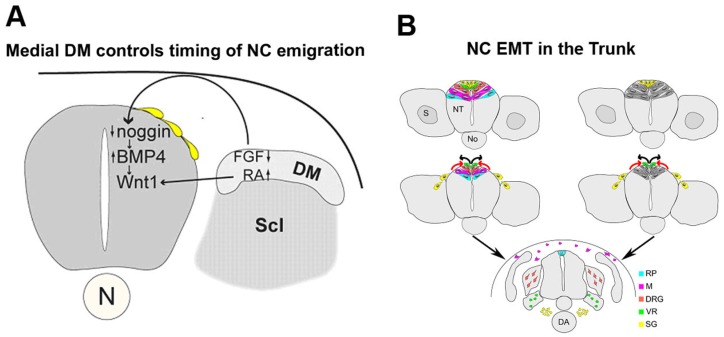
Epithelial–Mesenchymal Transitions during Neural Crest and Somite Development Chaya Kalcheim 1 J Clin Med. 2015 Dec 23;5(1):1. doi: 10.3390/jcm5010001
https://pmc.ncbi.nlm.nih.gov/articles/PMC4730126/
下の総説によれば、ニワトリは確かに神経管からEMTにより神経堤細胞が出ていくようですが、哺乳類は若干状況が異なるようです。マウスやヒトでは神経管が閉じていないのに神経堤細胞がEMTを起こして移動を開始している図が描かれています。
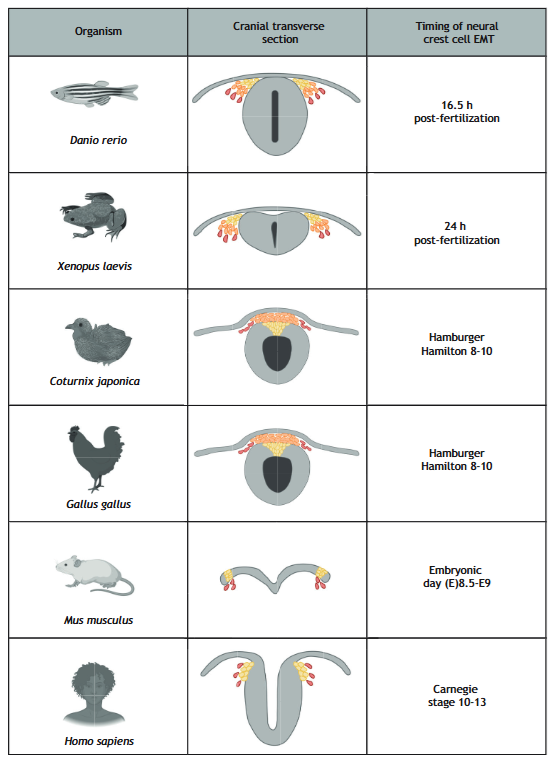
Fig. 2. Organismal differences in NCC EMT. The process of NCC EMT varies based on the organism as well as at different axial levels. In avian species, NCCs must delaminate from the neural tube before emigrating (Monroy et al., 2022). In other species, such as zebrafish (Rajan et al., 2018; Wang et al., 2019) and frogs (Lee and Saint-Jeannet, 2011), NCCs arise adjacent to the neural tube before emigrating laterally. Mouse NCCs lack collective migration and instead quickly mesenchymalize for individual migration before the neural tube has closed (Lee et al., 2013). Human cells appear to migrate similarly to both rodents and avians (Betters et al., 2010). Figure created using BioRender.com.
Time to go: neural crest cell epithelial-to-mesenchymal transition July 2022Development 149(15) DOI: 10.1242/dev.200712 LicenseCC BY 4.0 https://www.researchgate.net/publication/362358835_Time_to_go_neural_crest_cell_epithelial-to-mesenchymal_transition/citations
- Analysis of early human neural crest development Developmental Biology Volume 344, Issue 2, 15 August 2010, Pages 578-592ヒト胚で神経堤細胞分子マーカーの局在を調べた論文
delaminationとは
神経堤細胞の論文を読むとdelaminationという言葉がよく出てきますが、特に定義されて使われるわけではないので、一般的な単語のようです。医学用語としては、
「腱板断裂において層間剥離(delamination)とは断端が肉眼的に深層と浅層の二層に分かれていることと定義される.」(https://www.jstage.jst.go.jp/article/katakansetsu/45/1/45_79/_article/-char/ja/)
といった使われ方もありますが、今の場合は一般単語で、
delamination :
the process of a material breaking or being broken into thin layers, or an example of this https://dictionary.cambridge.org/dictionary/english/delamination
層でなくなるという意味でしょう。下の論文での表現を読むと、それが明らかです。単に上皮性だったものがバラバラになるという意味のようです。
An important feature of NCC development is their delamination from the neuroepithelium via EMT, following which NCC migrate throughout the embryo and undergo differentiation.
Identification and characterization of intermediate states in mammalian neural crest cell epithelial to mesenchymal transition and delamination https://doi.org/10.7554/eLife.92844.2
神経堤細胞の分子マーカー
HNK1
- Chicken trunk neural crest migration visualized with HNK1 Acta Histochemica Volume 117, Issue 3, April 2015, Pages 255-266 Acta Histochemica https://www.sciencedirect.com/science/article/pii/S0065128115000495#bib0110
- Neural crest emigration from the neural tube depends on regulated cadherin expression Shinichi Nakagawa, Masatoshi Takeichi Author and article information Development (1998) 125 (15): 2963–2971. https://doi.org/10.1242/dev.125.15.2963 https://journals.biologists.com/dev/article/125/15/2963/39922/Neural-crest-emigration-from-the-neural-tube

Double-staining for cad7 (C,E) and HNK1 (D,F).
神経堤細胞の移動
神経堤細胞はもともと上皮系の細胞だったわけですから、上皮系細胞の特徴としてきっちりと隣同士と細胞接着していて、裏打ちとして基底膜 basal membraneがあるわけです。そこから内部に細胞移動するということはすなわち、移動する部分において基底膜が破壊されて細胞が内部に移動することになります。
この論文 Eric Theveneau, Roberto Mayor, Neural crest delamination and migration: From epithelium-to-mesenchyme transition to collective cell migration, Developmental Biology, Volume 366, Issue 1, 2012, Pages 34-54, ISSN 0012-1606, https://doi.org/10.1016/j.ydbio.2011.12.041. に、そのステップに関するわかりやすい図がありました。がん化した上皮細胞が転移するために細胞の中に移動していくのと非常に似たことが起きているというわけです。

神経堤細胞の移動を説明する図はたいていの教科書では断面図を見せていますが、神経堤細胞は体軸方向に広い範囲で生じていますので、断面図だけだと今ひとつイメージがわきにくいと思います。上と同じ論文の中の、上からみた神経堤細胞の移動の様子の図がわかりやすいと思います。